
国民病でもある歯周病ですが、実は、糖尿病の合併症の1つといわれるほど2つの病気は深い関連性があります。
実際に糖尿病の患者さんは歯周病になりやすく、歯周病になると治療が難しくなることが知られています。さらに、最近では歯周病になると糖尿病の症状が悪化するという逆の関係も明らかになってきました。
今回は、糖尿病と歯周病の関係についてお話しします。
目次
糖尿病は様々な合併症を生じる代謝疾患

糖尿病は、インスリン(膵臓から分泌されるホルモンの一種で糖の代謝を調節し、血糖値を一定に保つ働きを持つ)が十分に働かないために、血液中を流れるブドウ糖という糖(血糖)が増えてしまう代謝疾患です。糖尿病になると、体内のインスリンの作り方や使い方に問題が起き、摂取した食物エネルギーを正常に代謝できなくなり、慢性的な高血糖を引き起こします。その結果、血管を傷つけ、長期化することで様々な合併症を生じます。糖尿病になると白血球や免疫に関わる細胞の機能が低下し、感染症に罹りやすくなります。
糖尿病の6番目の合併症といわれる「歯周病」
長期化することで様々な合併症を生じる糖尿病ですが、近年ではその中の一つとして歯周病が挙げられています。糖尿病の3大合併症である神経障害、糖尿病網膜症、糖尿病腎症、それに加えて細血管障害や大血管障害などと合わせて、歯周病は糖尿病の6番目の合併症といわれています。糖尿病が放置されていると、歯周病関連細菌により感染しやすくなります。
糖尿病だと歯周病の進行が早く重症化しやすい
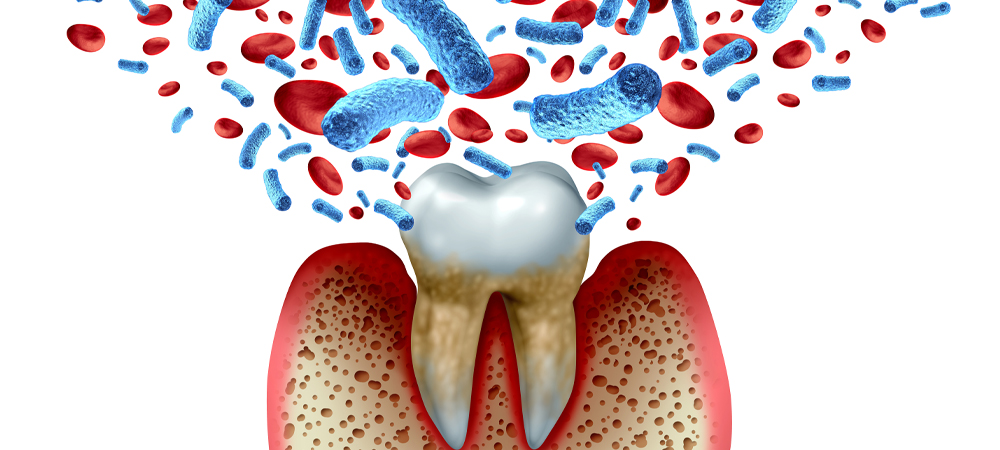
糖尿病のコントロールがよくない場合や病気にかかっている期間が長い場合には、歯周病の進行が速く、早期に重症化しやすいと言われています。糖尿病の方は高血糖状態が続くことによって歯周病菌による炎症を起こしやすくなり、サイトカインのはたらきによって歯を支える骨が破壊される「骨吸収」が進みます。その他にも「歯周病細菌が糖分を好むため、唾液中の糖によって増殖しやすいこと」「唾液量の低下」「血液の循環が悪いこと」など、様々な理由が関係しています。
歯周病は細菌による炎症性疾患
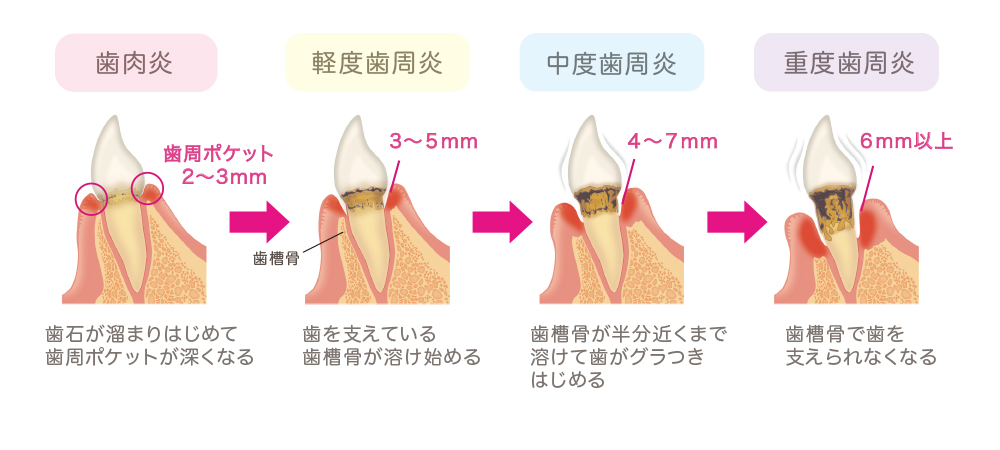
歯周病とは、細菌の感染によって引き起こされる炎症性疾患で、歯の周りの歯茎(歯肉)や、歯を支える骨などが溶けてしまう病気です。日本の40歳以上では半数以上に認められ、患者の割合は年齢とともに増加し、成人が歯を失う最も多い原因となっています。歯周病には炎症が歯肉に限局した「歯肉炎」と、歯を支えている歯槽骨が破壊されて歯を失ってしまう「歯周炎」があります。(詳しくは歯肉炎と歯周炎の違いとは?の記事で説明しています。)歯周病は自覚症状に乏しいため、気がつかないうちに進行し、最終的には歯が抜け落ちてしまいます。
歯周病になると血糖コントロールが難しくなる

歯周病菌(プラーク)は慢性的な歯と歯肉の炎症をおこします。 この炎症という状態はサイトカインという物質をつくり、血糖値を下げるために膵臓から分泌されるインスリンの働きを阻害するためインスリンの効果が現れにくい状態となります。 その結果、血糖値のコントロールが難しくなり、血糖コントロールが悪化すると、高血糖状態になるため糖尿病を発症したり進行しやすくなります。
歯周病と糖尿病は相互に影響を及ぼす
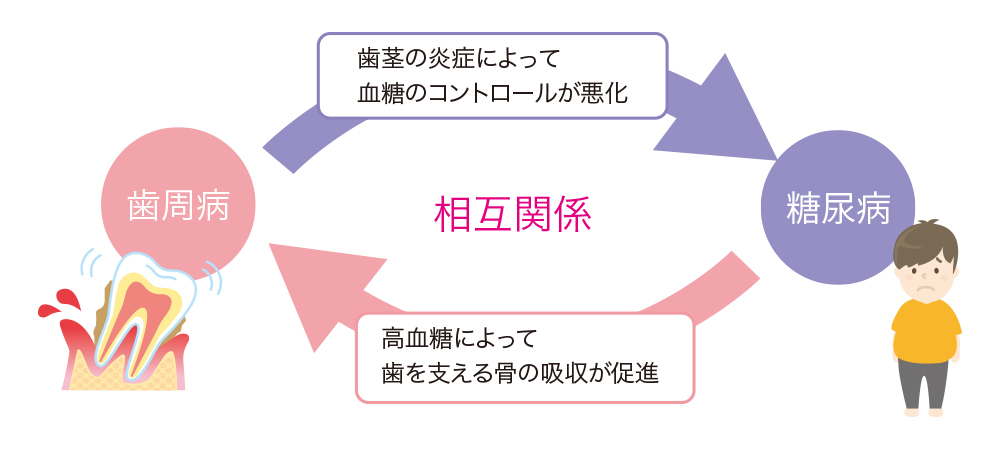
歯周病があると炎症を引き起こすサイトカイン(細胞から分泌される生理活性物質の総称)の一種であるTNF-αという物質が作られ、血液の流れによって全身に運ばれインスリンの働きが低下します。その結果、高血糖が続いて糖尿病が悪化してしまいます。さらに、糖尿病の方は高血糖状態が続くことによって歯周病菌による炎症を起こしやすくなり、サイトカインのはたらきによって歯を支える骨が破壊される「骨吸収」が進みます。このように歯周病が悪化すると糖尿病も悪化し、糖尿病が悪化することで歯周病をさらに悪化させてしまうという悪循環が起こります。
歯周病の治療で血糖コントロールが改善することも
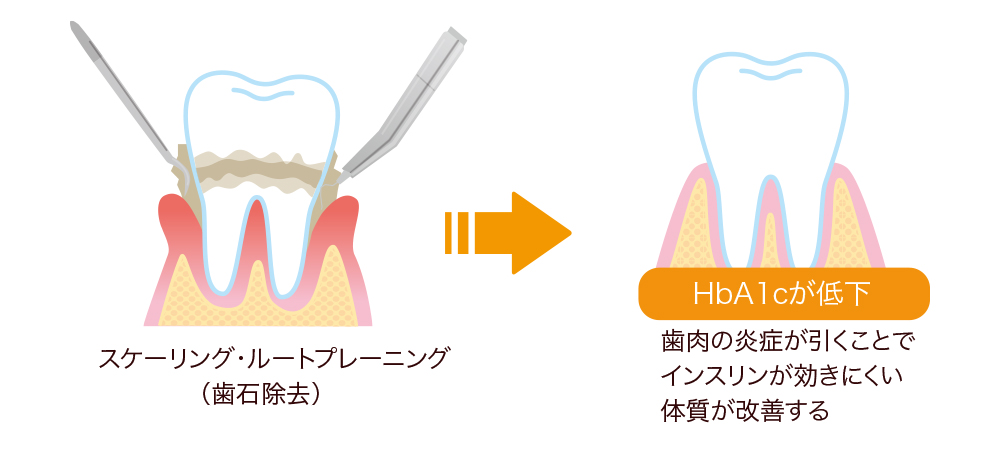
最近の研究では、歯周病の治療によって歯肉の炎症をコントロールすることでインスリン抵抗性(インスリンは十分な量が作られているが、効果を発揮できない状態)が改善し、血糖値のコントロール状態を示すHbA1c(ヘモグロビンエーワンシー)の値が低下することがわかっています。そのため、日本歯周病学会による「糖尿病患者に対する歯周治療ガイドライン」と、日本糖尿病学会が発行する「糖尿病診療ガイドライン2019」でも、2型糖尿病患者に対する歯周病の治療で血糖が改善する可能性があるとし、ともに糖尿病患者への歯周病の治療を推奨しています。しかし、全ての症例で血糖値の低下が生じないことも明らかになっているため、更なる今後の研究成果が期待されています。
歯周病治療はお口の状態に合わせて行う
歯周病は、口の中全体の歯で同時に進行していくため、全ての歯で歯周ポケットの深さを計測するポケット検査や、プラークの付き具合の検査を行います。その後、下記のような治療をお口の状態に合わせて進めていきます。
◉ブラッシング指導(プラークコントロール)
プラークを形成する細菌が歯肉で引き起こしている炎症を減らすことを目的として患者さん自身でプラークを取り除く練習を行います。
◉スケーリング(歯周ポケット内のプラーク・歯石の除去)
歯周ポケットの中に付着しているプラークや歯石を超音波振動機器や手用器具を用いて取り除きます。
◉外科処置(フラップ手術・歯周組織再生療法)
基本治療で改善しない場合に検討されます。手術で歯と歯ぐきの隙間の深さ(歯周ポケット)を減少させることや、溶けて失われた骨を再生させる等を行います。
一旦治療が終了しても、歯周病は再発することが多いため、歯周病コントロールのためには、自宅でのブラッシングに加えて歯科医院での予防的なケアや専門的なアドバイスを継続して受けるのが有効です。
歯周病治療を行う前に糖尿病の有無を伝えよう
糖尿病で血糖コントロールが悪い場合は、治療効果が出にくかったり、治療をすぐに行えなかったりする場合があります。また治療を進める場合も、歯科医だけでは判断できない場合には、糖尿病の主治医に確認をする場合もあります。まずは、ご自身が糖尿病をお持ちであること、薬の治療を行なっていることなどを歯科医に伝えてください。また、歯科治療後も痛みなどで食事が取れない場合は、糖尿病の薬の調整が必要になることもあります。薬の調整方法を相談するためにも、歯科治療を予定しているときには糖尿病の主治医に伝えるようにしましょう。
歯周病は早期発見と治療が重要

歯周病は、悪化すると歯ぐきや歯を支えている歯槽骨という骨が溶けてしまい、最終的には歯が抜けてしまう怖い病気です。歯周病は早めに発見して早めに治療することが、重症化させないポイントです。悪化する前に治療を行うことができれば、歯磨き方法の改善やお口のクリーニングなどの負担の少ない治療法で進行を食い止めることができます。お口の中に気になる部分がなくても定期的に(3ヶ月に1回が目安)歯科医院を受診して、歯周病になっていないかなど、お口の状態をチェックしましょう。
まとめ
糖尿病も歯周病も生活習慣病の一つです。どちらにも相互関係があり、糖尿病が歯周病を悪化させ、歯周病が悪化すると糖尿病もさらに悪化させるという悪循環が起こります。
しかし、歯周病の治療をきちんと行うと血糖値のコントロール状態を示すHbA1cの値が低下することがわかっています。歯周病によって糖尿病に悪影響を及ぼさないためにも歯周病になる前から予防としてプラークコントロールを行いましょう。
糖尿病の方は、現状を悪化させないために定期検診を行い歯周病がないかなどお口の状態にも気をつけましょう。糖尿病の方で歯科治療を予定しているときには、糖尿病の主治医の先生にも伝えてくださいね^^
記事監修 Dr.堀内 啓史
堀内歯科医院
院長 堀内 啓史
